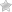Спровоцировать инвалидность и временную нетрудоспособность может неврологическое заболевание корешковый синдром поясничного отдела. Это комплекс симптомов, возникающих, когда сдавливаются и воспаляются спинномозговые корешки. Ещё болезнь известна, как радикулит. Появление симптомов подсказывает, что в нервных пучках начинается воспаление.

Как развивается болезнь
Основная причина появления недуга — это проблемы с позвоночным столбом, вызванные его нарушением. Питательные вещества, которые необходимы межпозвоночным хрящам, со временем истощаются. Усугубиться положение, может, с возрастом или при лишнем весе: это приводит к проседанию позвонков. Спинномозговой нерв выходит из полости в позвоночном столбе, за счет чего и происходит проседание, отверстия сужаются, и происходит их ущемление.
В области компрессии начинается воспаление корешков, характеризующееся отёчностью тканей. Появление отёка обостряет состояние, усиливает боль.
Кроме остеохондроза, развитие болезни начитается и при других процессах:
- Межпозвонковая грыжа. Когда разрывается хрящ и ядро выдавливается за свои границы, происходит сдавливание выходящих нервов;
- Нарушение конструкции и болезни позвоночника. Эти факторы зачастую становятся возбудителями корешкового синдрома.
- Неправильное сращение позвонков вследствие полученной травмы.
- Ослабление костной и хрящевой ткани, вызванное инфекционными заболеваниями.
Чаще данное заболевание появляется у людей с малоподвижным образом жизни. Отмечаются случаи, когда заболевание развивается при чрезмерных физических нагрузках или при «срыве спины».Ещё отмечалось появление заболевания при переохлаждении и употреблении некоторых медикаментов (такие синдромы называются псевдокорешковыми).
Боль начинает распространяться в выходящие нервы, что приводит к возникновению симптомов, похожих на нарушение работы органов. К примеру, корешковый синдром в области груди создаёт впечатление развивающейся стенокардии.
Что касается классификации, то определённых классов заболевания нет. Заболевание разделяется условно, отталкиваясь от пораженных областей позвоночника. Такая классификация обозначает заболевание:
- Шейного;
- Грудного;
- Поясничного отделов.
Реже заболевание касается крестца и копчика, что исключает эти части из классификации. Неформально патология классифицируется по степени сложности. Иногда патологию приравнивают к приобретённой и врождённой, хотя такое разделение достаточно редко встречается, поскольку болезнь преимущественно приобретённая. Из всех приведённых отделов нарушение в указанной области самое распространённое.

- Читайте также: корешковый синдром шейного отдела
Мнение врача:
Корешковый синдром поясничного отдела характеризуется острыми или хроническими болями в поясничной области, а также иррадиирующей болью в ногу. Врачи отмечают, что основными симптомами этого синдрома являются онемение, слабость и болезненность в пояснице. Чтобы облегчить симптомы корешкового синдрома, врачи рекомендуют комплексное лечение, включающее физиотерапию, массаж, лечебную гимнастику и при необходимости применение препаратов для облегчения боли и воспаления. Важно обратиться к специалисту для точного диагноза и назначения эффективного лечения.

Причины и симптомы
Из-за чего чаще страдает именно поясничный отдел позвоночника? Источником появления патологии способны стать:
- Большая нагрузка, воздействующая на область поясницы. Здесь перераспределяются тяжёлые физические работы. Помимо этого, поясницу нагружают прочие отделы скелета, находящиеся выше.
- Упомянутый отдел образуется с помощью крупных позвонков с довольно широкими отверстиями, которые пропускают сплетения нервов. Когда нарушается амортизирующая функция, они легко защемляются.
- Тот факт, поясница наиболее подвижна, чем прочие участки, тоже играет свою роль в прогрессировании недуга. Амплитудные движения смещают позвонки по отношению друг к другу и спровоцируют появление болевых ощущений либо защемление нервов.
Функциональность мышц может нарушиться, если долго не лечить остеохондроз поясницы. Это атрофирует мышцы, вследствие чего заниматься физической работой становится невозможно, так как мышцы значительно ослабевают.

Когда произошло ущемление нервов, симптомы заболевания начнут проявляться в ближайшее время. Один из распространённых симптомов — боль простреливающего характера, проявляет себя неожиданно после тяжелых физических нагрузок или травм.Болевой синдром часто сопровождает снижение чувствительности. Это наблюдается в месте, где ущемлён нерв.
- Возможно вам пригодится: что делать в домашних условиях, если прострелило поясницу
Как показывает практика, корешковый синдром преимущественно «двойной» (одновременно снижается чувствительность и уровень раздражения).
Главные признаки корешкового синдрома позвоночника:
- Болевые ощущения. Они носят интенсивный, ноющий характер в районе компрессии, которые распространяются в конечности, в редких случаях на органы;
- Пониженная чувствительность. Может проявляться как парестезия (мурашки, прохлада на коже);
- Нарушение функций мышц или движения. Развитие происходит вследствие гибели нервов, отвечающих за определённую область. Развивает мышечную слабость и нарушение их работоспособности.
Интересные факты
-
Миф о “выстреле в спине”: многие люди ошибочно полагают, что корешковый синдром поясничного отдела всегда вызывает внезапную резкую боль в спине, которая ощущается как “выстрел”. На самом деле, боль при корешковом синдроме может варьироваться от острой и пронзительной до тупой и ноющей. Она также может быть постоянной или периодической, и может усиливаться при определенных движениях или положениях тела.
-
Связь с грыжей межпозвоночного диска: грыжа межпозвоночного диска является одной из наиболее распространенных причин корешкового синдрома поясничного отдела. При грыже часть межпозвоночного диска выпячивается из своего нормального положения и давит на нервный корешок. Это давление может вызывать боль, онемение и слабость в той области тела, которую иннервирует пораженный нервный корешок.
-
Различные варианты лечения: в зависимости от тяжести корешкового синдрома и его причины лечение может включать в себя консервативные методы (например, обезболивающие препараты, физиотерапию и мануальную терапию) или хирургическое вмешательство. Хирургическое лечение обычно рекомендуется в случаях, когда консервативные методы не приносят результата или когда у пациента наблюдается прогрессирующая потеря мышечной силы или функции.
Диагностика
При диагностике болезни учитывается множество факторов. Для начала конкретизируются жалобы больного, ведь именно они служат основанием для предположений о месте развития патологии. Для более точной информации не будет лишним применение пальпации предполагаемой области локализации боли — в этом случае наблюдается небольшое мышечное напряжение. Также при пальпации больной может наклоняться в сторону места поражения: так получается уменьшить болевой синдром.
Точной диагностикой болезни считается МРТ поясничной области. Оно помогает выявить самые мельчайшие ущемления нервов и с точной вероятностью определяет месторасположение патологии. Главная трудность такой диагностики это стоимость. Процедура томографии недешёвая, поэтому соглашаются на её проведение не все.
- Советуем прочитать: остеохондроз с корешковым синдромом.
Опыт других людей
Корешковый синдром поясничного отдела – это серьезное заболевание, с которым сталкиваются многие люди. Оно проявляется болями в пояснице, онемением ног, ослаблением мышц. Многие пациенты отмечают, что симптомы начинают появляться после длительного сидения или физической нагрузки. Лечение этого синдрома требует комплексного подхода: физиотерапия, массаж, лечебная гимнастика. Важно обратиться к специалисту для точного диагноза и назначения эффективного лечения. Не игнорируйте симптомы – своевременное лечение поможет избежать осложнений.
Лечение
Что же предпринимать когда корешковый синдром поясничного отдела проявляет симптомы? Лечение можно начинать дома или стоит записаться к врачу? Лечением корешкового синдрома поясничного отдела нужно заниматься без отлагательства и под присмотром врача. Как и многие заболевания опорно-двигательной системы, корешковый синдром может предусматривать:
- Нехирургическую терапию;
- Медикаментозное лечение;
- Оперативное вмешательство.
Когда симптомы не влияют на привычный ритм жизни можно ограничиться общими методами: сбалансированный рацион, ограничение физической активности, посещение массажных сеансов.

Но если заболевание начинает доставлять беспокойство, начальный этап лечения предусматривает терапию нестероидными, противовоспалительными препаратами типа Диклофенака или Нимесулида. Когда боль приобретает интенсивный характер и доставляет беспокойство, рекомендуется применять межпозвоночные блокады. Если состояние ухудшается, следует обратиться на осмотр к врачу чтобы определить требуемую терапию.
Физиотерапия
По мнению ведущих специалистов, в области травматологии и неврологии, победить определённые болезни опорно-двигательной системы вполне реально физиотерапией, в частности, электрофорезом и электроимпульсными точками. С помощью электрофореза в сочетании с некоторыми медикаментами помогает:
- Снять воспалительный процесс;
- Устранить болевые ощущения;
- Улучшить метаболизм пострадавших нервов;
- Восстановить нарушенную мышечную трофику.
Электроимпульсные точки направлены на устранение мышечного напряжения, нормализацию питательных процессов в атрофированных тканях. Лечить недуг можно с помощью иглоукалывания. Данная методика не сильно популярна в традиционной медицине, но доказала свою эффективность многим пациентам.
Оперативное вмешательство
Главным фактором, обусловливающим заболевание, являются симптомы. Хирургическое вмешательство необходимо в том случае, если симптомы являют угрозу для здоровья. Операция требуется в обязательном порядке если:
- Болевые ощущения не уменьшаются при использовании нестероидных противовоспалительных средств;
- Нарушается функциональность конечностей, при которой наблюдается полная утрата активности;
- В костно-связочном аппарате происходят необратимые изменения, что приводит к компрессии;
- Обострение межпозвонковой грыжи.
Операцию проводят в специализированной клинике под наркозом. Во время процедуры врач удаляет частички позвонка, мешающие естественному расположению корешка. Если в месте локализации образовалась грыжа, выпавшей участок иссекается.
Осложнения и профилактика
Затягивать с лечением патологии нельзя, ведь несвоевременное обращение за помощью может спровоцировать осложнения:
- Развитие хромоты вследствие положения скелета. Нередко перетекает в плоскостопие и усугубляет состояние больного;
- Кратко или долговременная психическая нестабильность. Постоянные боли не дадут расслабиться ни в какое время суток. Переутомление приводит к неврозам и психозам;
- Тяжелые случаи проявляются полным параличом;
- Воспалительный процесс способен добраться до спинного мозга и стать толчком к распространению воспаления на другие отделы позвоночника, что приводит к ещё более тяжелым заболеваниям.

Не допустить развития тяжёлой патологии, можно соблюдая простые правила:
- Выполняйте зарядку по утрам: разминайте мышцы, приводите в нормальное состояние;
- Старайтесь держать под контролем вес;
- По возможности посещайте сеансы массажа;
- Питайтесь полноценно. Нередко провоцирует заболевание отсутствие полезных веществ, для хрящевых тканей;
- Научитесь распределять труд и отдых: вы не будете переутомляться и снизите опасность травмы при нагрузках.
Данное заболевание можно отнести к таким, которые лучше победить в начальной стадии, чем проводить полноценное лечение. Соблюдая несложные правила профилактики — вы избежите появления этого неприятного недуга.
Частые вопросы
Какие препараты назначают при Корешковом синдроме?
Анальгетики (кеторол, баралгин). Их использование позволяет устранить / уменьшить сильную боль. Противовоспалительные нестероидные средства (нурофен, диклофенак, мовалис). С их помощью не только уменьшается воспаление в области поврежденных нервов, но и уменьшается боль.
Как проявляется синдром сдавления нервных корешков при поясничном остеохондрозе?
Характерным признаком развития корешкового синдрома при остеохондрозе является боль в области поражения нерва: в шее, спине, пояснице. Боль может отражаться и в других участках организма и появляться как головная боль, боль в сердце и желудке, боль в ягодице.
Как снять боль при Корешковом синдроме?
Медикаментозное лечение: противовоспалительные, обезболивающие препараты, миорелаксанты. Физиотерапия. При остром болевом синдроме эффективно применение таких процедур как криотерапия или хивамат. Физиотерапия позволяет уменьшить боль и воспаление спинальных структур.
Как понять что у тебя корешковый синдром?
Признаки шейного отдела остеохондроза Корешковый синдром – характеризуется защемлениями нервного пучка в области шеи. Проявляется сильными болями, которые могут чувствоваться в плечах, лопатке. Позвоночный синдром – проявляется сильнейшими головными болями, болями в висках и затылке.
Полезные советы
СОВЕТ №1
При появлении болей в пояснице и ноге, обратитесь к врачу для точного диагноза и назначения лечения.
СОВЕТ №2
Следуйте рекомендациям врача по режиму и специальным упражнениям для укрепления мышц спины и снятия напряжения с корешков.
СОВЕТ №3
Избегайте поднимания тяжестей и длительного сидения, чтобы не усугублять симптомы корешкового синдрома.